- Forfatter Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Sist endret 2025-11-02 20:14.
Bronkialastma hos barn
Innholdet i artikkelen:
- Årsaker og risikofaktorer
- Sykdomsformer
- Symptomer på astma hos barn
- Diagnostikk
- Behandling av bronkialastma hos barn
- Potensielle konsekvenser og komplikasjoner
- Prognose
- Forebygging av astma hos barn
Bronkialastma hos barn er en kronisk sykdom i luftveiene assosiert med hyperreaktivitet i bronkiene, det vil si deres økte følsomhet for irriterende stoffer. Sykdommen er utbredt: ifølge statistikk lider omtrent 7% av barna av den. Sykdommen kan manifestere seg i alle aldre og hos barn av alle kjønn, men forekommer oftere hos gutter fra 2 til 10 år.

Bronkialastma er en vanlig kronisk sykdom blant barn
Det viktigste kliniske tegn på bronkialastma hos et barn er gjentatte anfall av kortpustethet eller kvelning forårsaket av utbredt reversibel bronkial obstruksjon assosiert med bronkospasme, slimhypersekresjon og slimhinneødem.
De siste årene har forekomsten av bronkialastma hos barn økt overalt, men spesielt i økonomisk utviklede land. Eksperter forklarer dette ved at det hvert år brukes flere og flere kunstige materialer, husholdningskjemikalier, industrielle matvarer som inneholder et stort antall allergener. Man bør huske på at sykdommen ofte forblir udiagnostisert, siden den kan være forkledd som andre sykdommer i luftveiene og fremfor alt som en forverring av kronisk obstruktiv lungesykdom (KOLS).
Årsaker og risikofaktorer
Risikofaktorer for utvikling av bronkialastma hos barn er:
- arvelig disposisjon;
- konstant kontakt med allergener (avfallsprodukter fra husstøvmidd, muggsporer, pollen, proteiner av tørket urin og spytt, flass og dyrehår, fuglefluen, matallergener, kakerlakkallergener);
- passiv røyking (innånding av tobakkrøyk).
Faktorer-provokatører (utløsere) som virker på betent bronkial slimhinne og fører til utvikling av et angrep av bronkialastma hos barn er:
- akutte luftveisinfeksjoner;
- luftforurensende stoffer som svovel eller nitrogenoksid;
- β-blokkere;
- ikke-steroide antiinflammatoriske legemidler (Aspirin, Analgin, Paracetamol, Nurofen, etc.);
- stikkende lukt;
- betydelig fysisk aktivitet;
- bihulebetennelse;
- innånding av kald luft;
- gastroøsofageal refluks.

Risikofaktorer for utvikling av astma hos barn
Dannelsen av bronkialastma hos barn begynner med utviklingen av en spesiell form for kronisk betennelse i bronkiene, som blir årsaken til deres hyperreaktivitet, det vil si økt følsomhet for effekten av ikke-spesifikke stimuli. I patogenesen av denne betennelsen tilhører hovedrollen lymfocytter, mastceller og eosinofiler - celler i immunsystemet.
Hyperreaktive betente bronkier reagerer på utløsende faktorer ved hypersekresjon av slim, krampe i glatt bronkial muskler, ødem og slimhinneinfiltrasjon. Alt dette fører til utvikling av obstruktivt respiratorisk syndrom, som klinisk manifesteres ved et angrep av kvelning eller kortpustethet.
Sykdomsformer
I følge etiologien kan bronkialastma hos barn være:
- allergisk;
- ikke-allergisk;
- blandet;
- uspesifisert.
Som en spesiell form skiller leger aspirinbronkialastma. For henne er utløsningsfaktoren barnets inntak av ikke-steroide antiinflammatoriske legemidler. Det kompliseres ofte av utviklingen av status asthmaticus.
Avhengig av alvorlighetsgraden, er det flere typer klinisk forløp av bronkialastma hos barn:
- Lett episodisk. Angrepene forekommer mindre enn en gang i uken. I mellomtiden er det ingen tegn på bronkialastma hos barnet, lungefunksjonen er ikke svekket.
- Lys vedvarende. Angrep forekommer oftere enn en gang i uken, men ikke daglig. Under en forverring blir barnets søvn forstyrret, normal aktivitet på dagtid forverres. Spirometriindikatorer er normale.
- Moderat tung. Kvelningsangrep forekommer nesten daglig. Som et resultat påvirkes aktiviteten og søvnen til barn betydelig. For å forbedre tilstanden deres trenger de daglig bruk av inhalerte β-antagonister. Spirometriindikatorer reduseres med 20-40% av aldersnormen.
- Tung. Astmaanfall forekommer flere ganger om dagen, ofte om natten. Hyppige forverringer forårsaker nedsatt psykomotorisk utvikling av barnet. Åndedrettsfunksjonsindikatorer er redusert med mer enn 40% av aldersnormen.

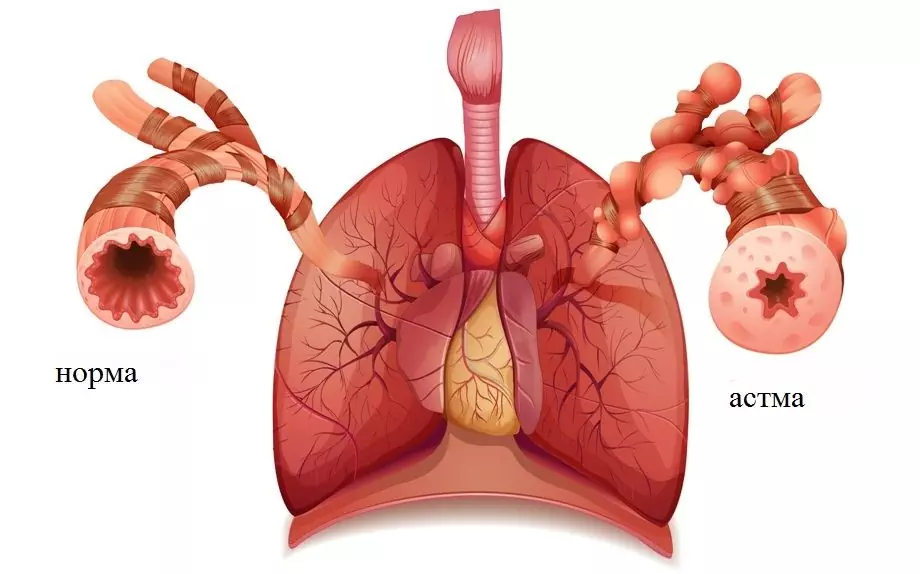
Tilstanden til luftveiene ved bronkialastma
Symptomer på astma hos barn
Kvelning eller kortpustethet hos barn med bronkialastma kan forekomme når som helst på dagen, men ofte forekommer de om natten. De viktigste symptomene på bronkialastma hos barn:
- et angrep av utåndingsdyspné (problemer med å puste ut) eller kvelning;
- uproduktiv hoste med klebrig, vanskelig å skille sputum;
- kardiopalmus;
- tungpustethet (summende) pipende pust, intensiveres ved innånding de høres ikke bare under auskultasjon, men også på avstand, og derfor kalles de også fjern piping;
- perkusjonslyd i boks, hvis utseende forklares av hyperluftigheten i lungevevet.

Uproduktiv hoste og kortpustethet - symptomer på bronkialastma hos et barn
Symptomer på bronkialastma hos barn på tidspunktet for et alvorlig angrep blir forskjellige:
- mengden pustelyder avtar;
- cyanose i hud og slimhinner vises og øker;
- paradoksal puls (en økning i antall pulsbølger på tidspunktet for utånding og en betydelig reduksjon, opp til fullstendig forsvinning på tidspunktet for innånding);
- deltakelse i pusten til hjelpemuskulaturen;
- tar en tvungen stilling (sitter, hviler hendene på sengen, ryggen på en stol eller knær).
Hos barn er utviklingen av et angrep av bronkialastma ofte innledet av en periode med forløpere (tørr hoste, nesetetthet, hodepine, angst, søvnforstyrrelse). Angrepet varer fra flere minutter til flere dager.
Hvis et anfall av bronkialastma fortsetter hos et barn i mer enn seks timer på rad, regnes denne tilstanden som status astmatiker.
Etter oppløsningen av et angrep av bronkialastma hos barn, forlater tykke og viskøse sputum, noe som fører til lettere pust. Takykardi erstattes av bradykardi. Blodtrykket synker. Barnet blir hemmet, sløvt, likegyldig for miljøet og sovner ofte godt.
I interictal-periodene kan barn som lider av bronkialastma føle seg ganske bra.
Diagnostikk
For riktig diagnose av bronkialastma hos barn er det nødvendig å ta hensyn til dataene fra en allergisk historie, laboratorieundersøkelser, fysiske og instrumentelle studier.
Laboratorieforskningsmetoder for mistanke om bronkialastma hos barn inkluderer:
- generell blodprøve (eosinofili oppdages ofte);
- mikroskopi av sputum (Charcot-Leiden-krystaller, Kurshmans spiraler, en betydelig mengde epitel og eosinofiler);
- studie av gassammensetningen av arterielt blod.
Diagnose av bronkialastma hos barn inkluderer en rekke spesialstudier:
- lungefunksjonstester (spirometri);
- sette hudtester for å identifisere kausale allergener;
- identifikasjon av bronkial hyperaktivitet (provoserende tester med mistanke om allergen, fysisk aktivitet, kald luft, hypertonisk natriumkloridoppløsning, acetylkolin, histamin);
- røntgen av brystet;
- bronkoskopi (ekstremt sjelden).

Spirometri lar deg undersøke lungefunksjonen dersom det er mistanke om astma hos barn
Differensialdiagnose er nødvendig med følgende forhold:
- fremmedlegemer av bronkiene;
- bronkogene cyster;
- trakeo- og bronkomalasi;
- obstruktiv bronkitt;
- utslettende bronkiolitis;
- cystisk fibrose;
- laryngospasme;
- akutt luftveisinfeksjon.
Behandling av bronkialastma hos barn
Hovedområdene for behandling av bronkialastma hos barn er:
- identifisering av faktorer som forårsaker forverring av bronkialastma, og eliminering eller begrensning av kontakt med utløsere;
- grunnleggende hypoallergen diett;
- medisinering;
- ikke-rusmiddelrehabiliteringsbehandling.
Legemiddelbehandling av bronkialastma hos barn utføres ved hjelp av følgende grupper medikamenter:
- bronkodilatatorer (sentralstimulerende midler til adrenerge reseptorer, metylxantiner, antikolinergika);
- glukokortikoider;
- mastcellemembranstabilisatorer;
- leukotrienhemmere.

Symptomatiske medisiner kan raskt stoppe bronkospasmer
For å forhindre forverring av bronkialastma, foreskrives barn grunnleggende medisinering. Ordningen bestemmes i stor grad av alvorlighetsgraden av sykdomsforløpet:
- mild intermitterende astma - korttidsvirkende bronkodilatatorer (β-adrenerge agonister) om nødvendig, men ikke oftere enn 3 ganger i uken;
- mild vedvarende astma - daglig cromalinnatrium eller inhalasjonsglukokortikoider pluss langtidsvirkende bronkodilatatorer, om nødvendig kortvirkende bronkodilatatorer, men ikke oftere 3-4 ganger om dagen;
- moderat astma - daglig innånding av glukokortikoider i en dose på opptil 2000 mcg, langvarige bronkodilatatorer; om nødvendig kan kortvirkende bronkodilatatorer brukes (ikke mer enn 3-4 ganger om dagen);
- alvorlig astma - daglig innånding av glukokortikoider (om nødvendig kan de foreskrives på et kort kurs i form av tabletter eller injeksjoner), langtidsvirkende bronkodilatatorer; for lindring av et angrep - korttidsvirkende bronkodilatatorer.
Terapi for et angrep av bronkialastma hos barn inkluderer:
- oksygenbehandling;
- β-adrenomimetika (Salbutamol) innånding;
- adrenalinhydroklorid subkutant;
- Eufillin intravenøst;
- glukokortikoider inni.
Indikasjonene for sykehusinnleggelse er:
- pasienten tilhører en høy dødelighetsgruppe;
- ineffektivitet av behandlingen;
- utvikling av status asthmaticus;
- alvorlig forverring (tvungen ekspirasjonsvolum på 1 sekund er mindre enn 60% av aldersnormen).
I behandlingen av bronkialastma hos barn er det viktig å identifisere og eliminere allergenet, som er utløsningsfaktoren. For dette er det ofte nødvendig å endre barnets kosthold og livsstil (allergivennlig diett, allergivennlig liv, bytte av bolig, avskjed med kjæledyr). I tillegg kan langvarige antihistaminer foreskrives for barn.

For effektiv behandling av astma hos et barn er det viktig å identifisere allergenet og eliminere det.
Hvis allergenet er kjent, men det er umulig å kvitte seg med kontakten på grunn av en eller annen grunn, foreskrives spesifikk immunterapi. Denne metoden er basert på introduksjonen til pasienten (parenteral, oral eller sublingual) av gradvis økende doser av allergenet, noe som reduserer kroppens følsomhet for det, det vil si hyposensibilisering.
I løpet av remisjonstiden er barn med bronkialastma vist fysioterapi:
- speleoterapi;
- pusteøvelser;
- akupressur;
- brystmassasje;
- hydroterapi;
- ultrafonophorese;
- elektroforese;
- magnetoterapi;
- UHF-terapi;
- induktoterapi;
- aeroionoterapi.
Potensielle konsekvenser og komplikasjoner
De viktigste komplikasjonene ved bronkialastma er:
- astmatisk status;
- pneumothorax;
- lungehjerte.
Hos barn som lider av en alvorlig form for sykdommen, kan glukokortikoidbehandling ledsages av utvikling av en rekke bivirkninger:
- brudd på vann- og elektrolyttbalanse med mulig utseende av ødem;
- økt blodtrykk;
- økt utskillelse av kalsium fra kroppen, som er ledsaget av økt skjørhet i beinvev;
- en økning i blodsukkerkonsentrasjonen, opp til dannelsen av steroid diabetes mellitus;
- økt risiko for forekomst og forverring av magesår og sår i tolvfingertarmen;
- reduksjon i vevets regenerative kapasitet;
- økt blodpropp, noe som øker risikoen for trombose;
- redusert motstand mot infeksjoner;
- fedme;
- måne ansikt;
- nevrologiske lidelser.
Prognose
Prognosen for livet hos barn med bronkialastma er generelt gunstig. Etter puberteten stopper angrep av bronkialastma hos 20-40% av barna. Resten av sykdommen vedvarer gjennom hele livet. Risikoen for død under et kvelningsangrep øker i følgende tilfeller:
- en historie med over tre sykehusinnleggelser per år;
- en historie med sykehusinnleggelse på intensivavdelingen;
- det har vært tilfeller av mekanisk ventilasjon (kunstig lungeventilasjon);
- et angrep av bronkialastma var minst en gang ledsaget av bevissthetstap.
Forebygging av astma hos barn
Viktigheten av å forhindre bronkialastma hos barn kan ikke overvurderes. Det inkluderer:
- amming i løpet av det første leveåret;
- gradvis innføring av utfyllende matvarer i strengt samsvar med barnets alder;
- rettidig aktiv behandling av luftveissykdommer;
- holde hjemmet rent (våtrengjøring, avvisning av tepper og myke leker);
- nektelse av å holde kjæledyr (hvis noen, nøye overholdelse av hygienebestemmelser);
- hindre barn fra å inhalere tobakkrøyk (passiv røyking);
- vanlig sport;
- årlig ferie på sjøen eller i fjellet.
YouTube-video relatert til artikkelen:

Elena Minkina Doctor anestesiolog-resuscitator Om forfatteren
Utdannelse: uteksaminert fra Tashkent State Medical Institute, med spesialisering i allmennmedisin i 1991. Gjentatte ganger bestått oppfriskningskurs.
Arbeidserfaring: anestesilege-resuscitator of the city maternity complex, resuscitator of the hemodialysis department.
Informasjonen er generalisert og kun gitt for informasjonsformål. Kontakt legen din ved første tegn på sykdom. Selvmedisinering er helsefarlig!