- Forfatter Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Sist endret 2025-11-02 20:14.
Tonsillitt hos barn: behandling, symptomer, komplikasjoner, forebygging
Innholdet i artikkelen:
- Årsakene til sykdomsutviklingen
- Symptomer på betennelse i mandlene hos barn
- Diagnostikk
- Behandling av betennelse i mandlene hos barn
- Komplikasjoner
- Forebygging
- Video
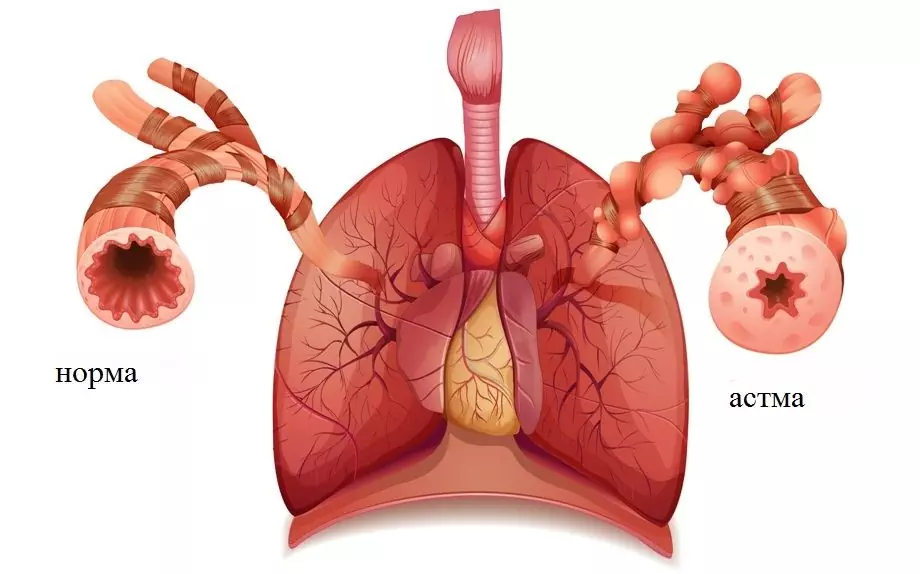
Tonsillitt hos barn er en vanlig infeksjon i øvre luftveier. Samtidig er det ingen trend mot en reduksjon i antall komplikasjoner. Derfor er utnevnelsen av adekvat terapi en av de viktigste oppgavene i otolaryngology.

Med betennelse i mandlene er det nødvendig med avtale om tilstrekkelig terapi
Tonsillitt kan være akutt eller kronisk. Prosessen involverer vanligvis ikke bare palatin mandlene, betennelse kan spre seg til svelget, lingual mandler og strupehodet. Viral betennelse i mandlene observeres oftere hos barn under 3 år, etter 5 år øker antallet bakterielle infeksjonsformer.

De viktigste årsaksmidlene til sykdommen hos barn er virus og bakterier
Rettidig behandling av akutt betennelse i mandlene forhindrer utseendet av en kronisk prosess og komplikasjoner fra hjertet, lungene, nyrene, leddene.
Kunnskap om aldersegenskaper hos barn spiller en viktig rolle i diagnosen og behandlingen av svelg i svelget og spesielt palatin mandler. I det første leveåret begynner den aktive utviklingen av lymfoide ringen. Den består av svelget, to tubal, to palatin og lingual mandler, samt det lymfoide vevet i den bakre svelgveggen.
Utviklingen av follikler i mandlene er fullført ved slutten av det første leveåret, men det er mulig enda tidligere, siden kroppen umiddelbart etter fødselen er utsatt for bakterier og giftige miljømessige stoffer.
Palatin mandlene når full utvikling etter 3 år. Hos små barn ender de smale passasjene til individuelle lakuner i utvidelser, noe som bidrar til begynnelsen av den inflammatoriske prosessen.
Mandler når sin største størrelse med 5-7 år. Lymfoide vev blir hypertrofierte på grunn av intensiv dannelse av aktiv immunitet og immunobiologisk restrukturering av kroppen under nøytraliseringen av smittsomme giftige stoffer som har trengt gjennom mandlene.
Etter 10 år begynner aldersrelatert involvering av lymfoide vev med delvis erstatning av fibrøst bindevev. Mandlene blir gradvis mindre, og i en alder av 16 er de små restene igjen.
Årsakene til sykdomsutviklingen
Oftest er akutt betennelse i mandlene forårsaket av en virusinfeksjon. Den ledende rollen er tatt av luftveisvirus, adenovirus, Epstein-Barr-virus, enterovirus. Hos barn er opptil 30% av tilfellene av akutt betennelse i mandlene forårsaket av pyogen streptokokker eller beta-hemolytisk streptokokker i gruppe A. Mindre ofte virker stafylokokker, pneumokokker eller soppinfeksjon som etiologisk middel.

Utviklingen av akutt betennelse i mandlene er oftest forårsaket av virus, spesielt adenovirus
Måter å penetrere infeksjon i mandlene på:
- luftbåren (sammen med inhalert luft);
- enteral (for eksempel med meieriprodukter);
- traumatisk (etter skader eller operasjoner på de bakre delene av nesehulen og nasopharynx);
- endogent: som et resultat av aktivering av mikrofloraen i mandlene lacunae hos pasienter med kronisk betennelse i mandlene, med purulent bihulebetennelse, tilstedeværelsen av karies tenner, mot bakgrunnen av inflammatoriske sykdommer i munnhulen eller gastroenteritt.
Infeksjonen, som trenger inn i mandlene, forårsaker en akutt inflammatorisk prosess, ledsaget av vevsødem, lymfostase og overflod. Vaskulær trombose med utseende av mikroabcesser er mulig.
Ved kronisk betennelse i mandlene avtar den generelle immunreaktiviteten i kroppen. Utbruddet av kronisk betennelse skyldes brudd på biologiske prosesser i mandlene. Dette tilrettelegges av:
- dype, smale og tett forgrenede lakoner av mandlene;
- spaltepassasjer, som trenger gjennom hele tykkelsen på palatin mandelen;
- hindret drenering fra dype seksjoner av lakuner;
- cicatricial endringer i blod og lymfekar etter akutte inflammatoriske prosesser;
- follikkelreaktivitet;
- tilstanden til reseptorapparatet;
- stor sugeoverflate av lacunarepitelet.
Proteinmasser, slim, kolonier av mikroorganismer stagnerer i lakunene og forårsaker irritasjon av slimhinnen, noe som bidrar til forverring og spredning av inflammatorisk prosess til parenkym og kapsel i mandlene.
I utviklingen av kronisk betennelse i mandlene er virus ikke årsaken til inflammatoriske endringer, men forårsaker forstyrrelser i blodsirkulasjonen og lymfesirkulasjonen, de skaper forhold for mangedobling av bakterier og utseendet til et gjentatt sykdomsforløp.
Det er en forbindelse mellom mandlene og det endokrine systemet: med angina øker utskillelsen av kortikosteroider, og med kronisk betennelse i mandlene reduseres binyrebarkens funksjon.

Barn med allergi risikerer å utvikle kronisk betennelse i mandlene
Kronisk betennelse i mandlene forekommer ofte hos barn med allergi, rakitt, eksudativ diatese, kronisk rhinitt, bihulebetennelse.
Patogen flora på et bestemt stadium kan bli en utløsende faktor i utviklingen av autoimmune prosesser.
Symptomer på betennelse i mandlene hos barn
Alvorlighetsgraden av symptomene på betennelse i mandlene bestemmes av sykdomsformen, varigheten, kroppens generelle tilstand og kan variere avhengig av barnets alder.

Med betennelse i mandlene er det mulig å øke regionale lymfeknuter
Tegn på betennelse i mandlene hos barn:
- sår hals;
- smerte eller ubehag ved svelging
- økt kroppstemperatur;
- hodepine;
- økt salivasjon;
- smerter i muskler og ledd;
- utvidelse og ømhet i regionale lymfeknuter;
- irritabilitet, tårevåt, apati.
I nærvær av en uttalt betennelsesprosess er utseendet på nese, pustevansker, bestråling av smerte ved svelging i øret og en midlertidig nedsatt hørsel.
Ved kronisk betennelse i mandlene vises en råtten lukt fra munnen, tørr hoste, ubehag, dårlig hud, nedsatt appetitt og økt tretthet.
Diagnostikk
De viktigste metodene for diagnostisering av betennelse i mandlene inkluderer:
- undersøkelse av otorinolaryngolog eller barnelege;
- svelgoskopi;
- klinisk blodprøve;
- generell urinanalyse;
- bakteriologisk kultur fra mandler for patologisk flora og antibiotikafølsomhet.
I følge indikasjonene kan legen sende røntgen av brystet, EKG (elektrokardiografi), ultralydundersøkelse av hjertet. Ved kronisk betennelse i mandlene kan det hende du trenger å konsultere en kardiolog, revmatolog, nefrolog, nevropatolog, smittsom spesialist og tannlege.
Faryngoskopi bestemmer:
- hyperemi, utvidelse og hevelse i mandlene, fremre og bakre buer, delvis myk gane;
- løsnet overflaten av mandlene;
- skarpe eller faste avleiringer på mandlene hvite, off-white eller gule;
- caseous-purulent plugger i hullene.

Faryngoskopi utføres for å stille en diagnose.
Fra videoen og bildet av halsen tatt under faryngoskopi er grensene for den patologiske prosessen tydelig. Med en kompensert form for sykdommen er betennelse begrenset til palatinmandlene. Jo yngre barnet er, desto tydeligere blir symptomene.
Ved kronisk betennelse i mandlene er cicatricial endringer i mandlene mulig, på grunn av hvilken overflaten blir ujevn, humpete. De kan hypertrofi eller atrofi.

I de fleste tilfeller finnes C-reaktivt protein hos barn med kronisk betennelse i mandlene
Blodbildet gjenspeiler endringer som er karakteristiske for akutt betennelse: leukocytose, økning i ESR (erytrocytsedimenteringshastighet), økning i antall nøytrofiler (med bakteriell skade) eller lymfocytter (med viral etiologi av sykdommen). Ved kronisk betennelse i mandlene finnes C-reaktivt protein i 60% av tilfellene.
I den generelle urinanalysen kan det forekomme spor av protein.
Bakteriologisk kultur avslører typen patogen og dens følsomhet overfor antibakterielle legemidler.

Hvis du mistenker en gruppe A beta-hemolytisk streptokokk, utføres en ekspresstest
For å diagnostisere tilstedeværelsen av gruppe A beta-hemolytisk streptokokker, foreskrives en ekspresstest. Det utføres i løpet av 5 minutter og hjelper ikke å savne streptokokk sår hals i de tidlige stadiene. Dermed unngår testen komplikasjoner forbundet med sen diagnose og behandling av denne form for betennelse i mandlene.
Behandling av betennelse i mandlene hos barn
Hvordan man behandler betennelse i mandlene hos et barn avgjøres av barnelege eller ØNH-lege.
Vist sengestøtte, rikelig drikke. Maten skal være lett fordøyelig, mild, rik på vitaminer, hovedsakelig meieriprodukter og grønnsaker.

I løpet av behandlingsperioden anbefales det å foretrekke en diett av melkeplanter.
Hvis det mistenkes, samt når bakterieformen av angina er bekreftet, foreskrives bredspektret antibiotika:
- penicilliner (Amoxicillin);
- cefalosporiner (cephalexin);
- makrolider (josamycin).
De valgte legemidlene for behandling av streptokokk tonsillitt er Amoxicillin eller Fenoxymethylpenicillin. Antibiotika skal bare forskrives av en spesialist.
Med en virusinfeksjon utføres ikke antibiotikabehandling. I dette tilfellet velger legen antivirale og immunstimulerende medisiner.

Miramistin er et av de mest foreskrevne aktuelle legemidlene
Lokal terapi spiller en viktig rolle. Varme gurgler er foreskrevet med antimikrobielle eller antiseptiske midler:
- furacilin-løsning;
- en svak løsning av kaliumpermanganat;
- Klorheksidin eller Miramistin-løsning;
- natriumbikarbonatoppløsning;
- avkok av salvie, ringblomst, kamille;
- løsninger med havsalt.
Området med mandlene og svelget smøres med Protargol, Lugols løsning.
Inhalasjoner er også foreskrevet med en løsning av Cromohexal, Tonsilgon N, Miramistin. Positive anmeldelser bekrefter at disse midlene har maksimal terapeutisk effekt når du bruker en forstøver, som omdanner løsningen til en aerosol.
Ved høye temperaturer (38-38,5 ° C) er ikke-steroide antiinflammatoriske legemidler (Nurofen, Paracetamol) indikert. Alvorlig rus i kombinasjon med høy feber kan provosere utseendet på anfall, oppkast og tap av bevissthet, spesielt hos nyfødte og spedbarn.

For å fylle på vannbalansen, kan du bruke en rosehip avkok
På råd fra Dr. E. O. Komarovsky er det veldig viktig å fylle på vannbalansen. Hjemme anbefales hyppig drikking i små slurker. Mineralvann, te med bringebær, sitron og / eller honning, hyben avkok, fruktjuice er egnet for dette. I sykehusmiljø blir volumet av væske som går tapt med temperaturen etterfylt med intravenøse infusjoner.
Ved kronisk betennelse i mandlene brukes fysioterapeutiske behandlingsmetoder som har en stimulerende effekt på kroppen. Ofte brukt:
- UHF (ultrahøyfrekvent terapi);
- eksponering for en helium-neon laser;
- ultrafiolett bestråling av mandlene;
- elektroforese av kalsiumklorid;
- ultrafonophorese av interferon, aloe ekstrakt;
- gjørme terapi.
Med en gjentatt sykdomsforløp må mandlene fjernes.
Komplikasjoner
I alvorlige tilfeller kan det oppstå komplikasjoner:
- paratonsillar og parapharyngeal abscesser;
- akutt betennelse i mellomøret;
- laryngitt;
- larynx ødem;
- nakkehals;
- mediastinitt;
- endokarditt;
- revmatiske hjertesykdommer;
- leddreumatisme;
- systemisk lupus erythematosus;
- pyelonefritt;
- diffus glomerulonefritt;
- dysfunksjon i binyrebarken;
- sepsis.
Forebygging
Forebygging av betennelse i mandlene inkluderer:
- sanitet i munnhulen;
- gjenoppretting av normal nesepust i patologi i nesen og paranasale bihuler;
- øke kroppens generelle motstand;
- hyppig håndvask.

En av de mest effektive forebyggende tiltakene for utvikling av betennelse i mandlene er håndhygiene.
Det er nødvendig å identifisere og behandle akutte og kroniske smittsomme sykdommer i øvre og nedre luftveier i tide.
For å forhindre utvikling av alvorlige komplikasjoner, når barn får sår i halsen, er det nødvendig å konsultere lege og følge alle kliniske anbefalinger som er gitt dem.
Video
Vi tilbyr for visning av en video om artikkelen.

Alina Ervasova Fødselslege-gynekolog, konsulent Om forfatteren
Utdannelse: Første Moskva-statlige medisinske universitet. DEM. Sechenov.
Arbeidserfaring: 4 års arbeid i privat praksis.
Fant du feil i teksten? Velg den og trykk Ctrl + Enter.