- Forfatter Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Sist endret 2025-11-02 20:14.
Humant papillomavirus hos kvinner
Innholdet i artikkelen:
- Årsaker og risikofaktorer
- Sykdomsformer
- Humant papillomavirus symptomer hos kvinner
- Diagnostikk
- Behandling av sykdommer forårsaket av humant papillomavirus hos kvinner
- Mulige komplikasjoner og konsekvenser
- Prognose
- Forebygging
Det humane papillomavirus hos kvinner er en gruppe av papillomavirusfamilien, som inkluderer 27 arter og mer enn 170 typer, eller stammer.
Humant papillomavirus
Humant papillomavirus er svært smittsomt og utbredt. Ifølge forskjellige kilder er 60 til 90% av alle personer i reproduktiv alder smittet med humant papillomavirus. Det største antallet tilfeller av virustransport er registrert i aldersgruppen 18-30 år. HPV er i stand til å provosere utviklingen av godartede og ondartede svulster:
- HPV-typene 1-5, 7-10, 12, 14, 15, 17, 19-24, 26-29, 49, 57 er ansvarlige for utseendet på vorter (HPV 1, 2, 4 provoserer plantarvorter, HPV 10, 14, 15, 27, 28, 49 - flat, HPV 7 - Slaktervorter, HPV 2, 4, 27, 29, 57 - vulgær, HPV 3, 5, 8, 9 - filiform);
- HPV-typer 6, 11, 16, 18, 31, 33, 35, 42-44, 54 forårsaker kjønnsvorter eller papillomer i kjønnsorganene eller luftveiene;
- HPV-typene 16, 18, 30, 31, 33, 39, 40, 42, 43, 51, 52, 55, 57, 58, 59, 61, 62, 64, 67-70 kan forårsake precancerøs patologi, hvorav den høyeste stammer 16 og 18 er onkogene.
Det humane papillomavirus overføres fra en smittet person til en sunn person, med samtidig eller sekvensiell infeksjon av flere typer virus.
Årsaker og risikofaktorer
HPV kommer inn i kvinnens kropp hovedsakelig gjennom seksuell kontakt (sannsynligheten for infeksjon under seksuell kontakt når 66%), men kontakt og overføring av husholdning er også mulig. Når det kommer på huden eller slimhinnene, kommer viruset inn i cellen, der det kan være i cytoplasmaet (episomalt eller godartet form) eller trenge inn i cellekjernen og sette genene inn i genomet (introsomal eller ondartet form).
Risikofaktorer for human papillomavirusinfeksjon hos kvinner inkluderer:
- smittsomme sykdommer i urinveiene;
- tidlig seksuell aktivitet med hyppige partnerbytter;
- ubeskyttet sex;
- flere aborter;
- immunsvikttilstander;
- periode med graviditet;
- manglende overholdelse av reglene for personlig hygiene;
- dårlige vaner.
Muligheten for overføring av HPV under arbeid er ikke fullstendig bestemt. Det er informasjon om påvisning av et smittsomt middel hos barn, så vel som hos jenter før seksuell aktivitet. I følge noen rapporter finnes DNA fra humant papillomavirus i aspiratet fra nasofarynx hos nyfødte i omtrent 33% av tilfellene.

Sjansen for å få HPV gjennom samleie er 66%
Risikoen for infeksjon hos kvinner øker med hormonell ubalanse, hyppig stress, hypotermi, langvarig bruk av p-piller.
Sykdomsformer
Det humane papillomavirus er delt inn i tre grupper:
- ikke-onkogen;
- lav onkogenisitet;
- høy onkogenisitet.
Avhengig av egenskapene til det kliniske bildet av sykdommen forårsaket av HPV, bestemmes følgende former for virusinfeksjon:
- latent eller virusbærer - viruset manifesterer seg ikke i lang tid, det oppdages vanligvis under diagnosen av en annen grunn;
- subklinisk - viruset forårsaker dannelse av svulster (kondylomer og vorter), som kanskje ikke er synlige for det blotte øye på grunn av deres lille størrelse;
- klinisk - viruset multipliserer aktivt i menneskekroppen, noe som fører til dannelsen av svulster synlige for det blotte øye.
Når et virus påvirker huden med dannelse av vorter, er følgende former: vulgære (enkle, vanlige) vorter, flate (ungdommelige), plantar, filiforme (papillomer, akrochords). HPV forårsaker også utvikling av kjønnsvorter (anogenitale papillomer).
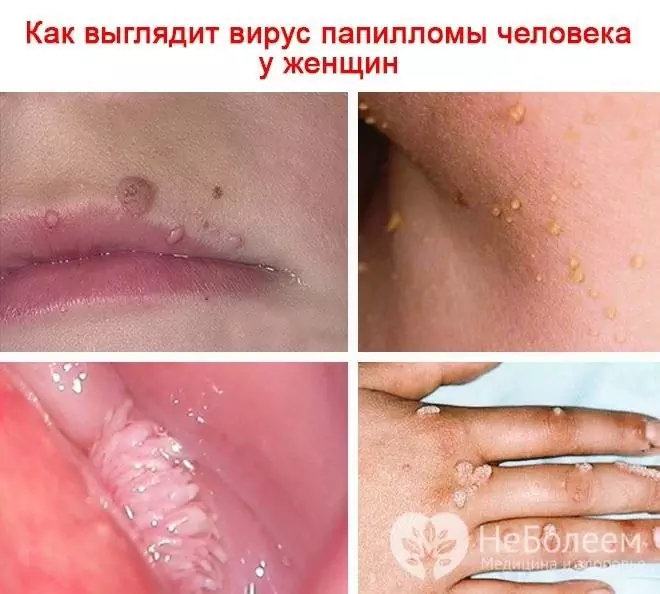
Hvis humant papillomavirus hos en kvinne infiserer huden, vises vorter, kondylomer, papillomer
Respiratorisk tilbakevendende papillomatose, en annen sykdom forårsaket av HPV, er klassifisert som følger:
- ungdommelig - debut av sykdommen i barndommen eller 11-12 år;
- voksen - sykdomsutbrudd 30-40 eller etter 60 år.
Humant papillomavirus symptomer hos kvinner
Humant papillomavirus hos kvinner i 13-34% av tilfellene fortsetter subklinisk, en klinisk uttalt patologisk prosess registreres hos 1-3% av pasientene, i resten har infeksjonen et latent forløp. Den smittsomme prosessen i kjønnsområdet kan forverres mot bakgrunn av vulvovaginitt, endocervicitt, samt seksuelt overførbare sykdommer (klamydia, kjønnsherpes, gonoré, trichomoniasis, syfilis).
De vanligste symptomene på humant papillomavirus hos kvinner fra urinveisystemet er kløe og svie i kjønnsområdet, patologisk vaginal utflod, smerter under og / eller samleie, dysuriske fenomener. Et spesifikt tegn på HPV-lesjoner i urogenitalkanalen hos kvinner er kondylomatose av vulva, skjede og livmorhals. Hos personer som utøver anogenitalt samleie, er papillomer ofte lokalisert i perineum og i perianal regionen.
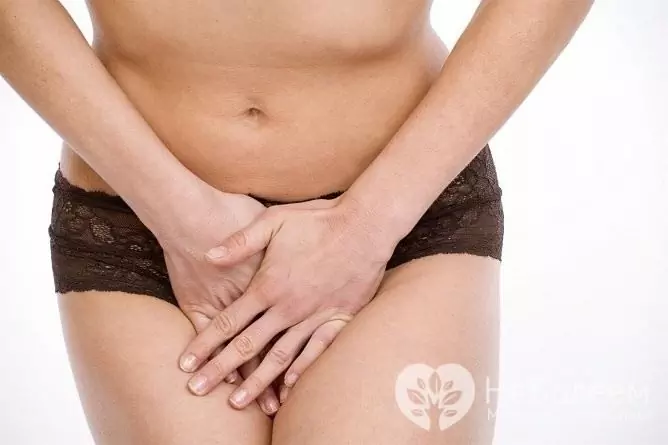
Kløe og svie i kjønnsområdet er et vanlig symptom på humant papillomavirus hos kvinner
Avhengig av hvilken type virus som forårsaket utviklingen av den patologiske prosessen på huden, kan de kliniske manifestasjonene av sykdommen variere. Patologiske forandringer i huden blir som regel funnet 1-6 måneder etter infeksjon. Fargen på huden på de berørte områdene endres vanligvis ikke; i noen tilfeller er papillomer hvite til brune. Papillomer er godartede svulster i huden og slimhinnene og er bindevevsvekster som stikker ut over det omkringliggende vevet. Siden de inneholder blodkar, blør de når de er skadet.
Vulgære vorter ser ut som en solid neoplasma med en diameter på mer enn 1 mm og en grov keratinisert overflate, er utsatt for fusjon med hverandre og skade på betydelige områder av huden. I de fleste tilfeller er neoplasmer lokalisert på huden på hendene, vanligvis plassert i grupper, men i noen tilfeller er det langvarig eksistens av en enkelt patologi. Hvis pasienten har kroniske sykdommer, så vel som under andre immunsvikt, er den patologiske prosessen utsatt for spredning. I isolerte tilfeller kan ondartet degenerering av vulgære vorter forekomme.
Med utviklingen av plantarvorter vises en tetning med en blank overflate og en utstikkende kant på foten. I noen tilfeller vises andre mindre svulster rundt en vorte. Vorter på foten blir lett skadet, hvorpå de blir smertefulle, spesielt når du går. Av samme grunn legges en sekundær (bakteriell) infeksjon til dem oftere enn til andre svulster forårsaket av HPV.
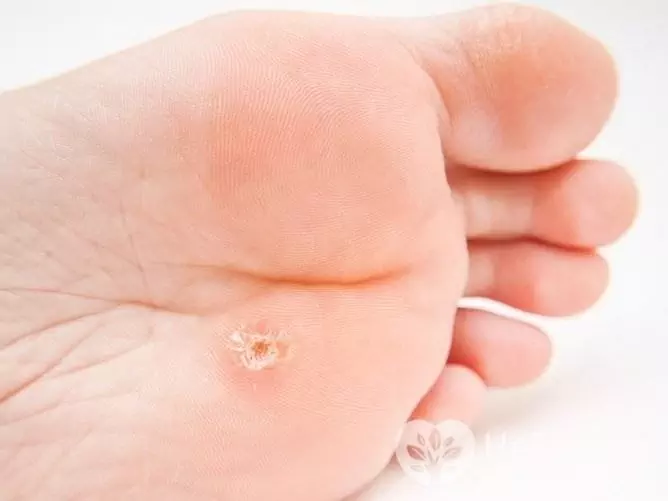
Plantar vorter er forårsaket av HPV
Flate vorter ser ut som glatte flate, avrundede svulster som kan ha en rosa eller gulaktig fargetone. Deres forskjell fra andre vorter i fravær av et lag med keratinisering på overflaten, så vel som i det faktum at de aldri dannes i lysken, på huden på håndflatene og føttene, og praktisk talt ikke forekommer etter 40 år.
Filiforme vorter, eller papillomer, diagnostiseres hos omtrent halvparten av pasienter over 50 år som har søkt en medisinsk institusjon for hudsvulster, og i aldersgruppen 80 år og eldre finnes de hos 100%. Vanligvis er papillomer lokalisert rundt øynene, på nakken, i armhulene, under brystet og i lysken. Til å begynne med er de små knuter som ikke er utsatt for keratinisering og ikke skiller seg ut i farger fra resten av huden. I fremtiden øker nodulene i størrelse, de har et tynt ben. Papillomer blir lett skadet, mens de blir betente og smertefulle. I motsetning til de fleste andre vorter, er de ikke utsatt for spontan selvoppløsning.
Med utviklingen av tilbakevendende respiratorisk papillomatose hos pasienter, er det en proliferasjon av papillomer på slimhinnene i luftveiene fra nesehulen til de perifere delene av lungene, oftest blir slimhinner i strupehodet påvirket. Denne patologien manifesteres av heshet, ropets svakhet. I alvorlige tilfeller (vanligvis med samtidig immunsvikt), luftveisobstruksjon.
Diagnostikk
Komplekset av diagnostiske tiltak for mistanke om HPV hos kvinner avhenger av typen lesjon og lokaliseringen av den patologiske prosessen. Så, for å identifisere trådformede vorter, er en undersøkelse tilstrekkelig, og for noen andre kreves det en kompleks analyse av det humane papillomavirus hos kvinner ved hjelp av DNA-diagnostiske metoder.
Hvis urogenitalkanalen påvirkes av humant papillomavirus, utføres en gynekologisk undersøkelse for diagnosen, samt:
- kolposkopi (undersøkelse av inngangen til skjeden, veggene i skjeden og skjedeområdet i livmorhalsen ved hjelp av et kolposkop);
- cytologisk undersøkelse av flekker tatt fra livmorhalskanalen og livmorhalsen;
- forskning ved metoden for polymerasekjedereaksjon, som gjør det mulig å identifisere tilstedeværelse og type HPV.

Hvis en kvinne mistenkes for å være smittet med HPV, anbefales en kolposkopi for å vurdere tilstanden til livmorhalsen
I noen tilfeller krever neoplasmer på huden identifikasjon ved hjelp av dermatoskopi, undersøkelse av skrap fra det berørte området ved hjelp av en polymerasekjedereaksjon.
Behandling av sykdommer forårsaket av humant papillomavirus hos kvinner
Etiotropisk behandling av humant papillomavirus er ikke utviklet, om nødvendig brukes symptomatisk behandling. Svulster forårsaket av humant papillomavirus må fjernes.
Fjerning av papillomer, kjønnsvorter og vorter utføres på flere måter, den mest populære er elektroødeleggelse. Ved hjelp av elektro-ødeleggelse er det mulig å fjerne begge enkeltsvulstene, og å påvirke omfattende berørte områder. De negative aspektene ved elektroødeleggelse inkluderer behovet for anestesi, samt risikoen for arrdannelse, spesielt med et stort innflytelsesområde.
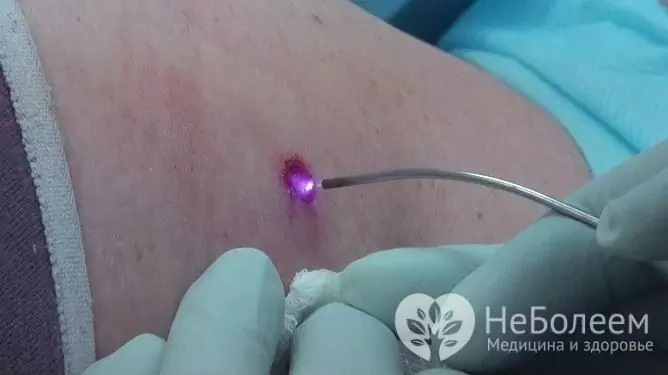
Papillomer, kondylomer, vorter forårsaket av HPV hos en kvinne blir vellykket fjernet med en laser
Metoden for kryodestruksjon, det vil si ødeleggelse av vev ved bruk av ultra-lave temperaturer, lar deg fjerne svulster uten anestesi og uten påfølgende arrdannelse, men har begrenset anvendelse (det er upraktisk å bruke i vanskelig tilgjengelige områder).
Laserterapi lar deg fjerne svulster uten påfølgende arrdannelse og uten å skade det omkringliggende vevet. Denne metoden krever lokalbedøvelse.
Hvis det er mistanke om mulig malignitet, blir neoplasma fjernet med en skalpell med fangst av upåvirket omkringliggende vev, og deretter sendt til histologisk undersøkelse.
Hvis viruset påvirker slimhinnen i livmorhalsen, kan det være nødvendig med kirurgisk behandling, laser eller kryoterapi.
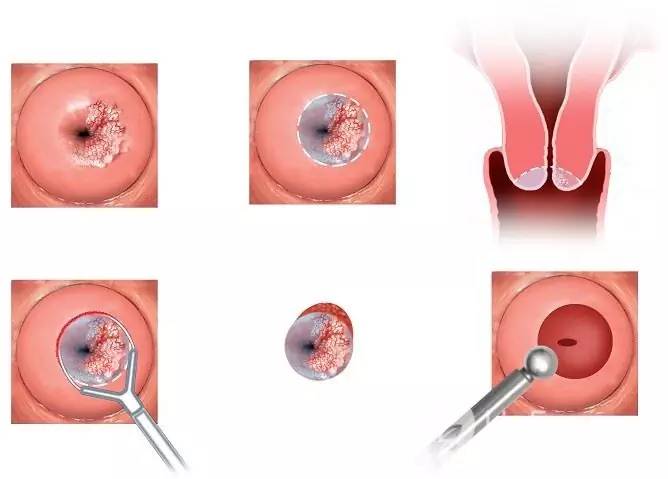
Konisering av livmorhalsen er en type kirurgisk behandling for skade på livmorhalsen med humant papillomavirus
Risikoen for tilbakefall er høy (ca. 30%) med en hvilken som helst behandlingsmetode, siden bare svulst forårsaket av viruset blir fjernet, og selve viruset forblir i kroppen. I tilfelle generalisert patologi, kan systemisk antiviral terapi, bruk av immunmodulatorer og vitaminpreparater være passende.
For kvinner som planlegger graviditet og gravide med mistanke om infeksjon med det humane papillomavirus i kjønnsorganene, anbefales det at en gynekolog overvåkes. Siden antiviral terapi kan ha en negativ effekt på fosteret som utvikler seg, og risikoen for overføring av viruset til fosteret er relativt lav, utsettes behandlingen av humant papillomavirus hos kvinner under graviditet til fødselen til barnet.
Mulige komplikasjoner og konsekvenser
Svulster som oppstår når de er smittet med humant papillomavirus hos kvinner, er i noen tilfeller utsatt for ondartet degenerasjon. Noen typer papillomavirus bidrar til utvikling av karsinom i nasopharynx, livmorhalsen, vulva og skjede, perianale ondartede svulster.
Prognose
I noen tilfeller er selvoppløsning av svulster i huden og / eller slimhinner forårsaket av HPV-infeksjon mulig. Med utviklingen av vorter på huden hos personer med normal immunitet, blir deres spontane oppløsning som regel observert i rundt 67% av tilfellene.
Prognosen er generelt god. Unntaket er infeksjon med onkogene typer humant papillomavirus.
Forebygging
Tiltakene for primærforebygging av infeksjon med onkogene HPV-stammer inkluderer vaksinasjon hos kvinner, som er mest effektiv før seksuell aktivitet begynte, og anbefales derfor i alderen 11-13 år, men kan utføres senere (kontraindisert under graviditet og amming).
I tillegg anbefales det å følge generelle forebyggende tiltak for å forhindre infeksjon av kvinner med HPV.
- overholdelse av reglene for personlig hygiene;
- rettidig behandling av seksuelt overførbare infeksjoner;
- bruk av barriere prevensjonsmetoder;
- avslag på tilfeldig sex;
- avvisning av dårlige vaner;
- styrke kroppens forsvar (riktig ernæring, god hvile, tilstrekkelig fysisk aktivitet, opphold i frisk luft, etc.);
- unngå hypotermi;
- unngåelse av stress og mental belastning.
YouTube-video relatert til artikkelen:

Anna Aksenova Medisinsk journalist Om forfatteren
Utdanning: 2004-2007 "First Kiev Medical College" spesialitet "Laboratory Diagnostics".
Informasjonen er generalisert og kun gitt for informasjonsformål. Kontakt legen din ved første tegn på sykdom. Selvmedisinering er helsefarlig!