- Forfatter Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 20:03.
- Sist endret 2025-11-02 20:14.
Vorter på penis
Innholdet i artikkelen:
- Årsaker til forekomst
- Måter og sannsynlighet for infeksjon
- Symptomer
- Diagnostikk av vorter på penis
-
Hvordan behandle kjønnsvorter
Metoder for å fjerne kjønnsvorter
- Muligheten for tilbakefall
- Video
Vorter på penis, eller kjønnsvorter, er godartede svulster på benet, kjøtt eller rosa, myke i konsistens, av ulik størrelse, utsatt for fusjon. Forekomsten er assosiert med infeksjon med humant papillomavirus (HPV) og nedsatt immunitet hos menn. I mer enn halvparten av tilfellene skjer infeksjon ved seksuell kontakt. Behandlingen kombinerer kirurgiske metoder og konservativ terapi, som er symptomatisk og gjenopprettende.
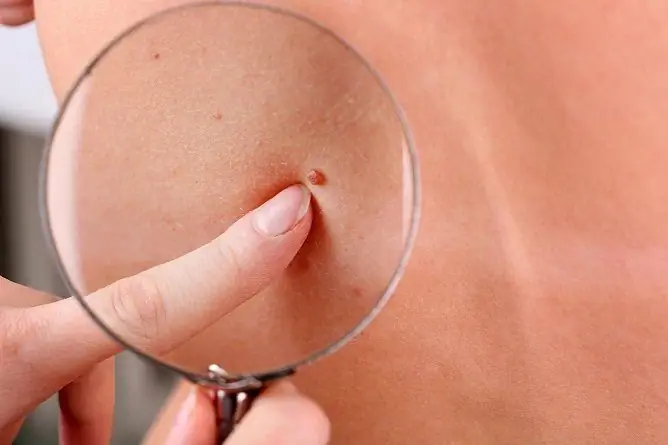
Bildet gir en ide om kjønnsvorter.

Kjønnsvorter utvikler seg på kjønnsorganene som et resultat av papillomavirusinfeksjon
Årsaker til forekomst
Vorter er forårsaket av humant papillomavirus og er av flere typer:
- vanlig, eller vulgær, ofte lokalisert på hendene;
- flatt, eller ungdommelig, ligger på ansiktet og hendene;
- kjønnsvorter forekommer på kjønnsorganene, rundt anusen, i lysken.
Det er også senile vorter eller aldersrelaterte keratomer, ikke forbundet med en virusinfeksjon, vanligvis plassert på nakke, ansikt, koffert. De ser ut som mørke vekster dekket av løse kåte masser.
Vorter på penis er kjønnsvorter av viral opprinnelse. Det er mange stammer av viruset, hvorav mer enn 40 forårsaker typiske kjønnsmasser hos menn. Oftest er dette 6 og 11 typer virus.
Måter og sannsynlighet for infeksjon
Den viktigste smitteveien er seksuell. Sannsynligheten for infeksjon øker hvis følgende predisponerende faktorer er til stede:
- tidlig seksuell aktivitet;
- et stort antall seksuelle partnere;
- ubeskyttet sex.
Inntak av HPV i kroppen fører ikke alltid til kliniske manifestasjoner. Selvhelbredelse innen 6-12 måneder eller langvarig asymptomatisk transport er mulig. Vorter på kjønnsorganene dukker opp når papillomavirus aktiveres, noe som oppstår når immuniteten avtar, og dette tilrettelegges av:
- langvarig hypotermi;
- overdreven fysisk og følelsesmessig stress;
- alkoholmisbruk, røyking;
- viral, bakteriell, soppinfeksjon;
- traume;
- onkologiske sykdommer;
- hormonelle lidelser;
- tar visse medisiner.
Hos mer enn halvparten av pasientene forekommer karakteristiske vekster på penis innen 3 måneder fra øyeblikket av seksuell kontakt med en partner infisert med humant papillomavirus.
Symptomer
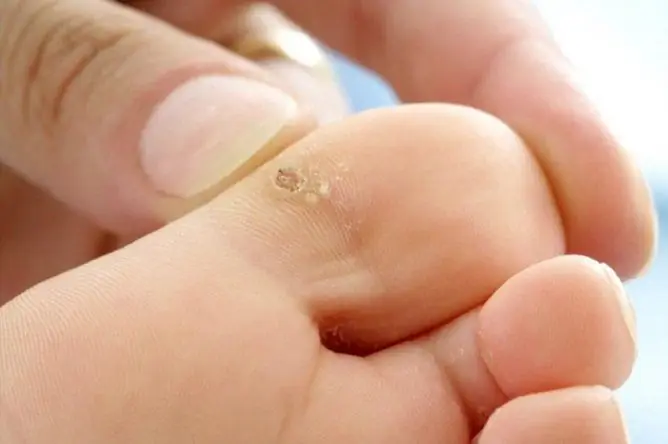
Kjønnsvorter kan være enkle eller flere, små og av stor størrelse. Vanligvis dukker det opp små rosa knuter først, som, etter hvert som sykdommen utvikler seg, danner vekster i form av papiller, som ligner en hane kam eller blomkål i form (se bilde). De er myke å ta på og har en base eller stamme. Noen ganger når de flere centimeter. Typiske lokaliseringssteder hos menn:
- koronal spor;
- hodet på penis;
- forhuden indre blad;
- slimhinnen i urinrøret;
- skrotal hud;
- området rundt anusen.
Ofte er det ingen klager over kløe eller ømhet. Blødning og gråt plager med traumatisering av svulster. Ubehag under vannlating er mulig hvis kondylomer er plassert i urinrøret, og under avføring - hvis det er i analområdet.
Diagnostikk av vorter på penis
Når vorter vises på penis, ser pasienter vanligvis en hudlege. For å stille en diagnose, må legen:
- intervjuer pasienten;
- finner ut historien om sykdomsutviklingen;
- gjennomfører en ekstern undersøkelse;
- tar et skrap eller utstrykningsavtrykk for cytologisk undersøkelse;
- tar biopsimateriale for histologisk undersøkelse i tilfelle mistanke om formasjonens ondartede karakter;
- foreskriver blodprøvetaking for å bestemme typen papillomavirus ved polymerasekjedereaksjon (PCR);
- undersøker for seksuelt overførbare infeksjoner.
For vellykket behandling er det nødvendig å undersøke seksualpartneren for tilstedeværelse av HPV og sykdommer som overføres seksuelt. Hvis kjønnsvorter blir funnet, lokalisert i urinrøret, kan det være nødvendig å konsultere en urolog og utføre ureteroskopi - undersøkelse av kanalen ved hjelp av en spesiell optisk enhet.
Hvordan behandle kjønnsvorter
Terapi for kjønnsvorter er designet for å løse følgende hovedoppgaver:
- forbedre immuniteten;
- fjerne eksisterende vorter;
- forhindre at det oppstår nye kjønnsvorter.
Viruset eksisterer i menneskekroppen i to former: episomalt, når det er utenfor cellekromosomet, og introsomalt, når det settes inn i det cellulære genomet. Den første regnes som inaktiv og godartet, den andre er en aggressiv form for parasitisering av viruset, noe som fører til utbruddet av kliniske manifestasjoner av sykdommen. Målet med behandlingen er å gjøre viruset inaktivt.
| Terapeutisk oppgave | Karakteristisk |
| Øk immuniteten |
Aktiviteten til viruset i menneskekroppen, og dermed tilstedeværelsen eller fraværet av kliniske manifestasjoner, avhenger direkte av immunitetstilstanden. En reduksjon i kroppens generelle motstand er en forutsetning for utseendet på kjønnsvorter. Det er bevist at naturlig immunitet innen to år er i stand til å takle det humane papillomavirus som har kommet inn i kroppen i ni tilfeller av ti. For å øke effektiviteten av den lokale immunresponsen brukes antivirale og immunmodulerende legemidler: Allokin-alfa, Interferon, Groprinosin, Isoprinosin, Cycloferon, Viferon, Epigen Intim, Immunomax, Likopid, Aldara, etc. Formen for frigjøring er forskjellig: injeksjonsvæske, tabletter, suppositorier rektal, krem, spray. Dosen av stoffet, hyppigheten av bruken, varigheten av behandlingen bestemmes av en spesialist. For å øke effektiviteten av behandlingen blir ofte flere legemidler foreskrevet samtidig i forskjellige doseringsformer. |
| Fjerning av kjønnsvorter |
Det er mulig å fjerne eksisterende formasjoner på forskjellige måter: kirurgisk, elektrokoagulering, laser, kryodestruksjon med flytende nitrogen, ved bruk av kauterisering med kjemikalier. Behandlingen bør ikke begrenses bare til fjerning av eksisterende kondylomatøs vekst. Det er nødvendig å behandle på en omfattende måte. Immunmodulatorisk, antiviral terapi fører ofte til regresjon av små vorter og en reduksjon i størrelsen på store vorter. I tillegg fremmer ødeleggelse av vorter uten systemisk behandling spredning av infeksjon til tilstøtende hud og slimhinne i penis, noe som øker muligheten for gjentakelse av sykdommen. |
| Forebygging | For å forhindre sykdommer forårsaket av HPV, er det nødvendig å føre en sunn livsstil, noe som bidrar til en økning i uspesifikk immunitet. Viruset har en seksuell smittevei, så det er viktig å danne den rette stereotypen av seksuell atferd: valget av en seksuell partner, avvisningen av tilfeldige forhold, bruken av barriereprevensjon. For primær forebygging er det utviklet en firekomponent vaksine som er effektiv mot onkogene HPV-stammer - type 6, 11, 16 og 18 (Gardasil). I noen land er vaksinen inkludert i den obligatoriske vaksinasjonsplanen for jenter i alderen 9 år og eldre som beskyttelse mot kreft i livmorhalsen, skjeden og vulva. Verdens helseorganisasjon anbefaler å vaksinere ikke bare jenter, men også gutter mellom 9 og 17 år. Vaksinasjon er kun for profylaktiske formål og brukes ikke til å behandle en eksisterende sykdom. Den største effekten oppnås hvis bruk av vaksinen startes før seksuell aktivitet begynner. Kurset består av 3 injeksjoner, injeksjoner gjøres i deltamuskelen i skulderen. Den andre og tredje vaksinasjonen gis to måneder og seks måneder etter den første injeksjonen. Vaksinasjon beskytter mot infeksjon med de farligste HPV-stammene: type 16 og 18 hos menn kan forårsake anal- og penisekreft, type 6 og 11 - kjønnsvorter og noen potensielt precancerøse lesjoner. Fram til 2018 ble introduksjonen av vaksinen anbefalt for personer fra 9 til 26 år. I 2018 var bruk av en ni-valent vaksine (Gardasil 9), effektiv mot 6, 11, 16, 18, 31, 33, 45, 52 og 58 virusstammer, tillatt hos pasienter i alderen 27-45 år. Vaksinen inneholder ikke kvikksølvholdige forbindelser, levende eller døde virus, men bare viruslignende partikler som ikke formerer seg i menneskekroppen. Antall bivirkninger ved bruk er ubetydelig. |

Du kan ikke fjerne kjønnsvorter selv, dette bør bare gjøres av en medisinsk fagperson
Metoder for å fjerne kjønnsvorter
Metoder for å kvitte seg med kjønnsvorter er varierte, hver har sine egne fordeler og ulemper.
| Metode | Funksjon, applikasjon |
| Kirurgisk eksisjon | Fjerning utføres med en skalpell under lokal eller spinalbedøvelse. Valget av smertelindring avhenger av størrelsen på kjønnsvorter og deres plassering. Bruken av en elektrokoagulator eller et radiobølgeapparat "Surgitron" under kirurgisk eksisjon gjør det mulig å redusere vevsskader og umiddelbart kauterisere karene: kjønnsvorter forsynes godt med blod, og når det fjernes dannes en blødende såroverflate. |
| Elektrokoagulering | Ødeleggelse av vorter med vekselstrøm. Det grunnleggende prinsippet for metoden er å konvertere høyfrekvent strøm til termisk energi. Fremgangsmåten utføres ved hjelp av et elektrokirurgisk høyfrekvent apparat. Virkningen på karene, hvis integritet blir krenket under fjerning av svulster, fører til at de krøller og stopper blødningen. |
| Radiobølgeeksponering | Berøringsfri metode for å fjerne svulster ved bruk av høyfrekvente radiobølger. Den nødvendige effekten oppstår på grunn av varmen som genereres i vevet når den kommer i kontakt med en spesiell elektrode som overfører høyfrekvente radiobølger. Fordeler med metoden: sterilitet, blodløshet, minimalt med traumer, god kosmetisk effekt under helbredelse. |
| Kryodestruksjon | Metoden er basert på bruken av den destruktive kraften ved lav temperatur, og tvinger væsken i levende celler til å fryse. Den vanligste måten å fryse kjønnsvorter er å bruke flytende nitrogen som en avkjølingsløsning. Den mates gjennom et tynt rør som kalles en kryoprobe. Metoden gir muligheten for fullstendig og nøyaktig ødeleggelse av formasjonen, mens det omkringliggende vevet er minimalt skadet, blødning ikke utvikler seg. Etter inngrepet leges lesjonene raskt, uten at det dannes grove arr. |
| Laser fordampning (fordampning) | For å fjerne svulster brukes en karbondioksid- eller neodym-laser: det oppstår en veldig rask fordampning av vev og intracellulær væske, og deretter full forbrenning av det tørre residuet. De negative sidene ved prosedyren inkluderer mangel på materiale for histologisk undersøkelse. |
| Cauterization med kjemikalier | For destruksjon brukes spesielle keratolytiske preparater som inneholder en blanding av organiske og uorganiske syrer (Solkoderm, Kollomak, etc.). Kjønnsvorter anbefales ikke å fjernes alene. Påføringen av legemidlet på kondylomer bør utføres av en dermatovenerolog i behandlingsrommet på poliklinikken. Dette gjøres ved hjelp av en applikator eller et glass kapillær uten å påvirke det sunne omkringliggende vevet. Tilstedeværelsen av mange eller signifikante størrelsesformasjoner utføres ikke samtidig, men i flere trinn med et bestemt tidsintervall (2-3 uker). |
| Cytotoksisk ødeleggelse | Legemidlene (Podophyllin, Kondilin, 5-fluorouracil) undertrykker DNA-syntese og celleproliferasjon. Kondilin (det aktive stoffet er podofyllotoksin) kan brukes av pasienten uavhengig, men med alle forholdsregler: Påfør med en bomullspinne eller plastpinne strengt på formasjonen, uten å påvirke det omkringliggende vevet. Utvikling av lokale betennelsesreaksjoner er mulig. |
Valget av metoden utføres av en spesialist. Det tar hensyn til arten og lokaliseringen av vorter, tilstanden til pasientens immunsystem, tilstedeværelsen av samtidig patologi.
Muligheten for tilbakefall
Det er en risiko for gjentakelse etter fjerning av kjønnsvorter med en hvilken som helst metode. For å minimere det må du:
- kompleks behandling;
- dispensar observasjon etter fjerning av formasjoner;
- undersøkelse og behandling av seksuell partner;
- overholdelse av forebyggende tiltak.
Bare oppfyllelsen av alle kravene vil tillate å oppnå et varig positivt resultat.
Video
Vi tilbyr for visning av en video om artikkelen.

Anna Kozlova Medisinsk journalist Om forfatteren
Utdanning: Rostov State Medical University, spesialitet "Allmennmedisin".
Fant du feil i teksten? Velg det og trykk Ctrl + Enter.