- Forfatter Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Sist endret 2025-11-02 20:14.
Lymfangitt
Innholdet i artikkelen:
- Årsaker og risikofaktorer
- Sykdomsformer
- Lymfangitt symptomer
- Diagnostikk
- Lymfangittbehandling
- Potensielle konsekvenser og komplikasjoner
- Prognose
- Forebygging
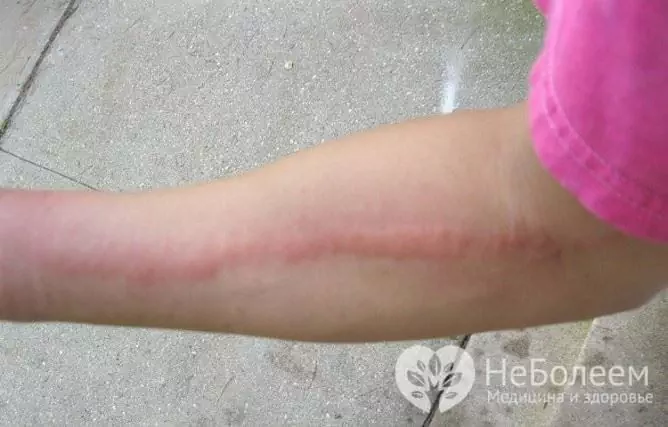
Lymfangitt (lymfangitt, lymfangitt) er en akutt eller kronisk betennelse i lymfekarene forårsaket av patogen mikroflora. Den patologiske prosessen kan påvirke kar av forskjellig lokalisering, dybde og kaliber, men i klinisk praksis er lymfangitt i ekstremiteter vanligere, noe som er forbundet med særegenheter i lymfesirkulasjonen, så vel som deres hyppigere skade.
Kilde: gidmed.com
Årsaker og risikofaktorer
De forårsakende midlene til lymfangitt er stafylokokker, β-hemolytisk streptokokker, Escherichia coli, Proteus og andre aerobe bakterier eller deres assosiasjoner. Infeksjonen kommer inn i lymfekarene fra hovedfokus (infisert sår, slitasje, abscess, furunkel, karbunkel eller flegmon).
Sannsynligheten for å utvikle betennelse i lymfekarene avhenger av størrelsen og lokaliseringen av infeksjonens primære fokus, egenskapene til lymfestrøm i et gitt område av kroppen og patogenens virulens.
Smittsomme stoffer forårsaker skade på lymfekarveggen, noe som fører til en økning i permeabilitet, svette av lymfe i det interstitielle rommet, endotelødem og dannelse av intravaskulære tromber. De beskrevne endringene forårsaker lymfostase, dvs. lymfestagnasjon. Med videre progresjon av den smittsomme prosessen, oppstår purulent fusjon av tromben og veggene i lymfekaret - purulent lymfangitt utvikler seg.
I fravær av nødvendig behandling sprer infeksjonen seg til vevet som omgir det berørte lymfekaret (muskler, ledd, blodkar), noe som indikerer utvikling av perilymfangitt.
Ved alvorlig lymfangitt kan infeksjonen stige og spre seg til thorax lymfekanalen.
Hvis pasienten har tuberkulose, kan det dannes spesifikk tuberkuløs lymfangitt. Seksuelt overførbare infeksjoner (uretritt, kjønnsherpes, primær syfilis) forårsaker spesifikk kjønnslymfangitt.
I praksis med urologer oppstår lymfangitt i penis forårsaket av skade på penis under langvarig samleie eller intens onani. Et annet navn for denne tilstanden er ikke-kjønnslymfangitt.
Sykdomsformer
I henhold til funksjonene i det kliniske forløpet er lymfangitt delt inn i:
- akutt - forekommer vanligvis i nærheten av et overflatisk lokalisert fokus for purulent infeksjon, patologiske forandringer med at den utvikler seg raskt;
- kronisk - varer lenge; det er en blokkering av dypt lokaliserte lymfekar, noe som fører til alvorlig hevelse i lemmer.
Avhengig av eksisterende patomorfologiske endringer, er det:
- serøs lymfangitt - det er impregnering av bløtvev langs det berørte lymfekaret med serøs inflammatorisk ekssudat;
- purulent lymfangitt - purulent smelting av veggene i det berørte lymfekaret oppstår, så vel som dannelsen av slim, abscesser i løpet av løpet;
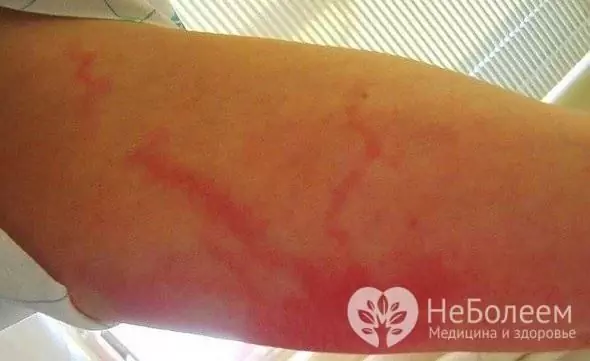
- retikulær lymfangitt - observeres når små lymfekar påvirkes og er preget av uttalt hyperemi i huden i form av tynne striper som strekker seg fra fokus for betennelse til nærmeste lymfeknuter.
Avhengig av kaliber av de berørte karene, er lymfangitt isolert:
- kapillær (retikulær, retikulær) - mange overfladiske lymfekapillærer er betent;
- trunkulær (stamme) - 1-2 store stammelymfatiske kar påvirkes.
Avhengig av dybden på de betente karene:
- overfladisk lymfangitt;
- dyp.
Lymfangitt symptomer
Akutt lymfangitt ledsages alltid av et uttalt russyndrom. Dens symptomer:
- hodepine;
- alvorlig svakhet
- overdreven svette;
- en økning i temperaturen til 39-40 ° C, ledsaget av alvorlige kulderystelser;
- artralgi og myalgi;
- mangel på appetitt.
Med kapillær lymfangitt rundt fokus for primær infeksjon (sår, trofisk sår, abscess), er det en uttalt hyperemi i huden med et forbedret marmor (mesh) mønster. I henhold til det kliniske forløpet ligner prosessen erysipelas, men fokuset på hyperemi har uskarpe grenser, noe som ikke er typisk for erysipelas.
Den lokale manifestasjonen av stammelymfangitt er utseendet på huden til en lys rød streng, som strekker seg fra fokus for purulent betennelse langs lymfekaret til nærmeste lymfeknuter. Tettheten blir raskt smertefull og ukomplisert, og det omkringliggende myke vevet hovner opp. Når det er palpert, er symptomet klart (tilstedeværelsen av smertefulle sel). Hos pasienter forekommer regional lymfadenitt og utvikler seg raskt.
Ved dyp lymfangitt observeres ikke lokal hyperemi. Smerter vises i det berørte lemet, som øker kraftig med bevegelse eller dyp palpasjon. Lymfødem utvikler seg - et uttalt ødem i det berørte lemet, forårsaket av blokkering av et stort lymfekar og nedsatt lymfeutstrømning.
Det kliniske bildet av kronisk lymfitt er slettet. Ødem i ekstremiteter forbundet med lidelser i lymfesirkulasjon og lymfostase er karakteristisk.
Med ikke-kjønnslymfitt i penis dukker det opp en komprimert smertefri ledning langs koronalsporet eller kofferten. Den varer fra flere timer til flere dager, og forsvinner deretter av seg selv.
Diagnostikk
Overfladisk lymfangitt forårsaker vanligvis ikke diagnosevansker. Imidlertid krever sykdommen i noen tilfeller differensialdiagnose med overfladisk venetromboflebitt og erysipelas. Identifisering av det primære inflammatoriske fokuset hjelper til med å stille riktig diagnose.
Diagnosen dyp lymfitt er noe vanskeligere. I dette tilfellet er det nødvendig å ta hensyn til dataene om anamnese og kliniske symptomer, resultatene av laboratorie- og instrumentstudier. Undersøkelsens design inkluderer:
- generell blodprøve - leukocytose oppdages med en forskyvning av leukocyttformelen til venstre;
- bakteriologisk undersøkelse av purulent sårutslipp - lar deg identifisere årsaken til sykdommen, samt bestemme dens følsomhet for antibiotika;
- Doppler-ultralyd av lymfekar - bestemmes av innsnevring av lumen, heterogenitet av strukturen, tilstedeværelsen av en hyperekoisk kant rundt det berørte karet, reaktive endringer i regionale lymfeknuter;
- datamaskintermografi - gjør det mulig å vurdere dybden og utbredelsen av den patologiske prosessen, dens alvorlighetsgrad.
Hvis komplikasjoner av purulent lymfangitt oppstår, vises en blodprøve for sterilitet.
Lymfangittbehandling
Ved akutt lymfangitt er behandlingen rettet mot å eliminere det primære smittsomme fokuset (åpning av panaritium, abscesser, flegmon etterfulgt av drenering av det purulente hulrommet, kirurgisk behandling av såret). Pasienten får sengeleie. Det berørte lemet er festet i forhøyet stilling, noe som forbedrer utstrømningen av lymfe. I dietten er innholdet av bordsalt begrenset (ikke mer enn 6 g per dag). Massasje, termiske prosedyrer og aktiv gnidning av salver er uakseptabelt.
Legemiddelterapi for akutt lymfangitt inkluderer utnevnelse av antibiotika (linkosamider, aminoglykosider, cefalosporiner, halvsyntetiske penicilliner), antihistaminer og antiinflammatoriske legemidler. For å bekjempe rus utføres infusjonsterapi. Ultrafiolett (UFOK) og laser (ILBI) bestråling av blod har en god terapeutisk effekt.
Med spesifikk kjønnslymfangitt forårsaket av en seksuelt overført sykdom, utføres antibiotikabehandling.
Med kronisk svak lymfangitt foreskrives pasienter komprimerer med dimetylsulfoksid eller semi-alkoholholdige, salveforbindinger, ultrafiolett bestråling av det berørte lem, slamterapi. I tilfeller der sykdommen er vedvarende, vurderes spørsmålet om tilrådelighet med røntgenbehandling.
Ikke-kjønnslymfangitt krever ikke behandling.
Potensielle konsekvenser og komplikasjoner
Ved purulent lymfangitt og spredning av infeksjon til det omkringliggende bløtvevet, kan deres purulente fusjon utvikle seg med dannelsen av abscesser og flegmon. Utidig åpning av purulente formasjoner kan føre til sepsis.
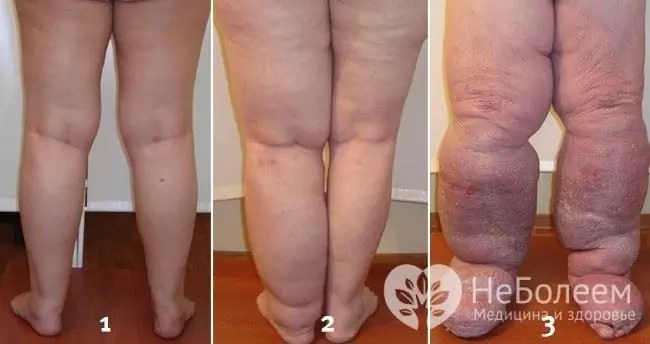
På bakgrunn av en lang periode med kronisk lymfangitt er det en gradvis utslettelse av de berørte lymfekarene med utvikling av lymfostase og senere elefantiasis.
Prognose
I de fleste tilfeller, med rettidig og tilstrekkelig behandling, er prognosen gunstig.
Forebygging
Forebygging av lymfangitt er basert på følgende tiltak:
- rettidig kirurgisk behandling av dype sår;
- tilstrekkelig antibiotikabehandling for smittsomme og inflammatoriske sykdommer;
- rensing av foci av purulent infeksjon.
YouTube-video relatert til artikkelen:

Elena Minkina Doctor anestesiolog-resuscitator Om forfatteren
Utdannelse: uteksaminert fra Tashkent State Medical Institute, med spesialisering i allmennmedisin i 1991. Gjentatte ganger bestått oppfriskningskurs.
Arbeidserfaring: anestesilege-resuscitator of the city maternity complex, resuscitator of the hemodialysis department.
Informasjonen er generalisert og kun gitt for informasjonsformål. Kontakt legen din ved første tegn på sykdom. Selvmedisinering er helsefarlig!