- Forfatter Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 20:03.
- Sist endret 2025-11-02 20:14.
Kjønnsvorter
Innholdet i artikkelen:
- Grunnene
-
Symptomer på anogenitale vorter hos kvinner og menn
- Kjønnsvorter
- Condylomas Buschke - Levenshtein
- Mulige komplikasjoner
-
Diagnostikk
Differensialdiagnose
- Hva å gjøre
- Forebygging
- Video
Kjønnsvorter er svulster som kan oppstå når de smittes med humant papillomavirus hos menn og kvinner i forskjellige aldersgrupper.
Ofte registreres patologien hos pasienter under 30 år, utvikling av kjønnspapillomer hos barn er mulig. Studier har vist at omtrent 85% av pasientene med kjønns- og anusvorter også utvikler svulster i livmorhalsen eller skjeden.
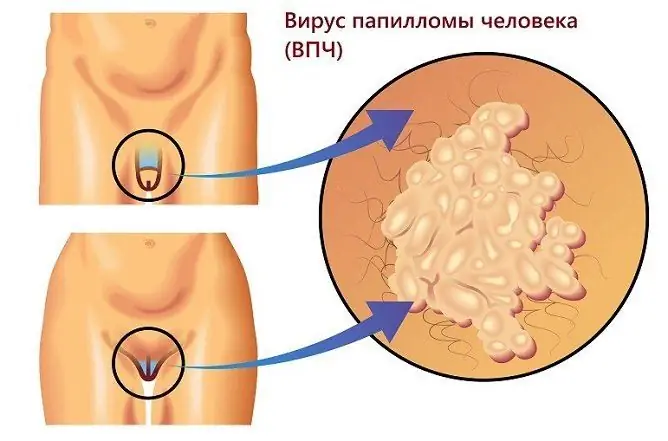
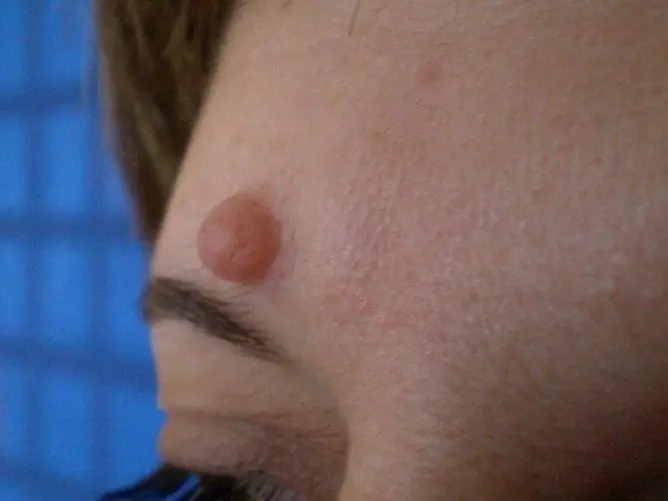
Anogenitale vorter, eller kondylomer, er forårsaket av humant papillomavirus
I noen tilfeller kan neoplasmer spontant trekke seg tilbake, selv om deres ondartede transformasjon også er mulig.
Hvis det oppstår svulster i det anogenitale området, må du konsultere en gynekolog eller dermatovenerolog. Valget av terapiordningen utføres under hensyntagen til lokalisering av utdanning, tilstedeværelsen av samtidige patologier, den generelle helsetilstanden og pasientens ønsker.
Grunnene
Menneskelig papillomavirusinfeksjon refererer til sykdommer som kan overføres seksuelt. Til dags dato er rollen til humant papillomavirus (HPV) i utviklingen av visse typer kreft (kreft i livmorhalsen, penis, skjede, anus, etc.) allerede bevist.
Papillomavirus har epiteliotropi og påvises på huden, konjunktiva, på slimhinnene i munnhulen, spiserøret, bronkiene, endetarmen og organene i reproduksjonssystemet. Infeksjon med en stamme av papillomavirus som forårsaker anogenitale formasjoner, tilrettelegges av hyppige endringer i seksuelle partnere, tidlig seksuell aktivitet og nektelse av å bruke barriere for prevensjon.
Infeksjon er mulig gjennom seksuell og husholdningskontakt, så vel som under medisinske manipulasjoner (det er kjent tilfeller av infeksjon av medisinsk personell fra infiserte pasienter), et barns passasje gjennom fødselskanalen til en infisert mor. I tillegg er transplacental infeksjon av fosteret mulig i nærvær av en virusinfeksjon hos en gravid kvinne.
Risikofaktorer inkluderer:
- dårlige vaner;
- hyppige smittsomme sykdommer;
- kroppens hypotermi;
- endringer i hormonelle nivåer;
- bruk av intrauterine prevensjonsmidler;
- bruk av immunsuppressive medisiner;
- betennelsesprosesser i kroppen.
Kjønnspapillomer kan komme seg igjen under graviditet, i løpet av denne perioden, på bakgrunn av endringer i kvinnens kropp, kan svulstene løsne og vokse. Ofte er det en uavhengig regresjon av formasjoner etter fødsel.
HPV-infeksjon kombineres ofte med andre seksuelt overførbare sykdommer.
Symptomer på anogenitale vorter hos kvinner og menn
Papillomavirus infiserer epitelceller og forårsaker endringer i strukturen (godartet eller ondartet neoplasi). Inkubasjonstiden for virusinfeksjon er vanligvis 3-6 måneder, men det kan være opptil flere år. I mangel av behandling kan svulster forsvinne av seg selv, forbli uendret eller utvikle seg.
Vorter i det anogenitale området, som sett på bildet, er vanligvis kjøttfarget, brun eller svart. Flate svulster, som regel, ikke plager pasienten; når de vokser og når store størrelser, forårsaker de ubehag. Smerter og kløe kan oppstå under samleie når du fjerner hår i intime områder.
Anogenitale vorter ligger hovedsakelig på steder med vevskader ved langvarig kontakt med fuktighet:
- anal område;
- munnen på urinrøret;
- små kjønnslepper;
- vagina;
- Livmorhalsen;
- forhuden;
- hodet på penis.
Med en betydelig størrelse eller antall svulster av denne typen i urinrørets munn, er det mulig å overlappe urinrørets lumen, noe som fører til en forsinkelse og / eller smertefull vannlating. Hvis denne veksten oppstår i analområdet, kan pasienter oppleve ubehag under avføring.
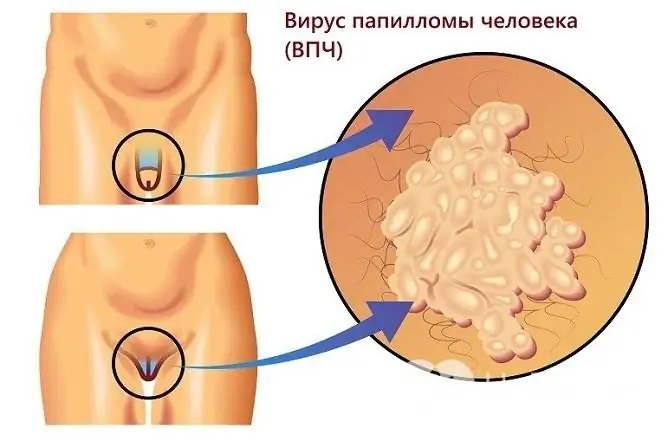
Kjønnsvorter
Kjønnsvorter er svulster med en tynn stamme eller bred base, som kan se ut som en enkelt knute eller flere utvekster som ligner en hanekam. Utseendet deres er mulig både på huden og på slimhinnene.
Condylomas Buschke - Levenshtein
Med utviklingen av kondylom Buschke-Levenshtein utvikler pasienten flere formasjoner, som deretter smelter sammen. Neoplasma har en bred base, vekstene er atskilt med furer, over tid blir de grove å ta på, dekket med skalaer. I furene akkumuleres vanligvis gjennomsiktig innhold som har en ubehagelig lukt. Utdanning er utsatt for malignitet.
Mulige komplikasjoner
Komplikasjoner av patologi kan være:
- blødning fra en neoplasma (utvikler seg vanligvis med mekanisk skade på veksten, inkludert ved barbering, under samleie);
- tilsetning av en bakteriell infeksjon med utvikling av en purulent prosess;
- papillomatose (flere papillomer);
- ondartet transformasjon.
Det finnes typer papillomavirus med høy og lav onkogenisitet. Vanlige stammer forårsaker utvikling av vorter, papillomer. Svært onkogene stammer oppdages i 50-80% av tilfellene med moderat og alvorlig dysplasi, som er forstadier til kreft, så vel som i 90% av tilfellene av invasiv kreft.
Med malignitet viser neoplasma vekst, sårdannelser, blødninger.
Diagnostikk
De viktigste diagnostiske metodene inkluderer en objektiv undersøkelse, cytologisk undersøkelse av flekker og biopsier. En generell blod- og urintest kan være nødvendig. Med asymptomatiske og patologiske former for patologi, tyr de til polymerasekjedereaksjonsmetoden.
Diagnose av neoplasmer med endofytisk vekst er ofte et problem, siden det ikke er uttalt epitellesjoner.
Differensialdiagnose
Differensialdiagnose av kjønnsvorter utføres med kjønnsherpes, molluscum contagiosum, føflekker. Med kjønnsherpes dukker det opp en gruppe små vesikler fylt med gjennomsiktig innhold på huden. I motsetning til vorter har herpes vanligvis mer uttalte kliniske manifestasjoner (smerte, svie, kløe i lysken, erosjon på stedet av de åpnede vesiklene, en økning i kroppstemperatur til 38 ° C, en økning i inguinal lymfeknuter).
Bløtdyr contagiosum ligner visuelt en vanlig kvise som kan vises på hvilken som helst del av kroppen, inkludert i det anogenitale området. Overflaten på neoplasma har en perlemorfarget fargetone, utdannelsen har en navlendepresjon i sentrum. Når du trykker på, frigjøres det et grøtaktig innhold fra det.
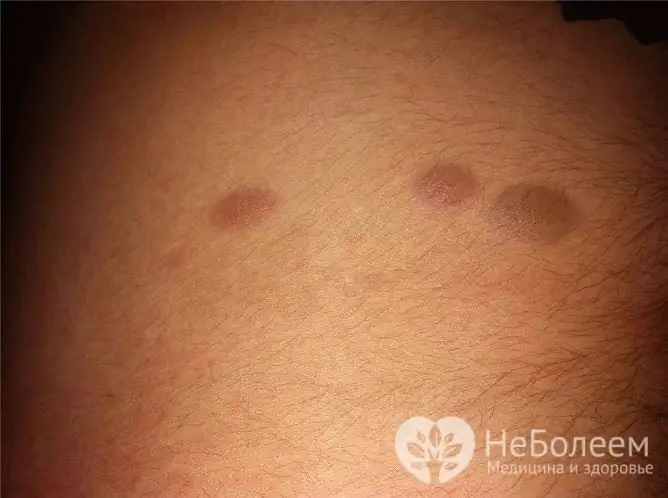
Mørke kondylomer ser noen ganger ut som føflekker
Moles kan lokaliseres i perineum hos kvinner og menn. De stiger vanligvis ikke over hudnivået, er små og mørke i fargen. Hvis en føflekk stiger over hudnivået, kan den forveksles med en vorte.
Hva å gjøre
Hovedmetoden for behandling er fjerning av svulster. Den generelle behandlingen er å styrke immunforsvaret for å forhindre tilbakefall. For dette kan antivirale, immunmodulerende legemidler, vitamin- og mineralkomplekser foreskrives.
Metoder for å fjerne kjønnsvorter
| Metode | Beskrivelse |
| Kryodestruksjon | Ved hjelp av flytende nitrogen fjernes vanligvis små svulster i skjeden, på penishodet |
| Elektrokirurgisk metode | Denne metoden kan brukes til å eliminere store formasjoner. |
| Fjerning av laser | Den kan brukes på vanskelig tilgjengelige steder. |
| Kirurgisk eksisjon | Det brukes sjelden, bare i tilfeller der andre metoder ikke er egnet av en eller annen grunn. |
Under graviditet anbefales behandling i de tidlige stadiene ved å bruke kun fysiske destruktive metoder (for eksempel kryodestruksjon, karbondioksidlaser. Generelle antivirale legemidler brukes ikke i dette tilfellet.
Forebygging
For forebyggende formål anbefales det:
- rettidig behandling av seksuelt overførbare infeksjoner;
- bruk av barriere prevensjonsmetoder (spesielt når du bytter en seksuell partner);
- unngåelse av promiskuøst samleie;
- økt immunitet;
- iført undertøy laget av naturlige materialer;
- nektelse av å bruke andres hygieneartikler;
- overholdelse av reglene for personlig hygiene.
Tilbakefall forekommer hos ca. 25% av pasientene innen 3 måneder etter behandling. Vanligvis er gjentakelse ikke assosiert med nyinfeksjon fra en seksuell partner, men med reaktivering av infeksjonen.
Video
Vi tilbyr for visning av en video om artikkelen.

Anna Aksenova Medisinsk journalist Om forfatteren
Utdanning: 2004-2007 "First Kiev Medical College" spesialitet "Laboratory Diagnostics".
Fant du feil i teksten? Velg det og trykk Ctrl + Enter.