- Forfatter Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Sist endret 2025-11-02 20:14.
Insulin: hormonfunksjoner, typer, norm
Innholdet i artikkelen:
- Insulin funksjoner
- Sykdommer assosiert med virkningen av insulin
-
Insulinbehandling
- Kombinert (tradisjonell) insulinbehandling
- Intensivert insulinbehandling
- Insulintyper
- Kommersielle insulinpreparater
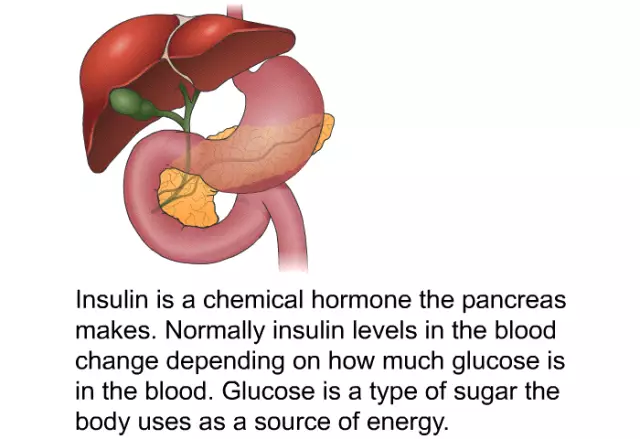
Insulin er et protein syntetisert av β-celler i bukspyttkjertelen og består av to peptidkjeder bundet av disulfidbroer. Det gir en reduksjon i konsentrasjonen av glukose i blodserumet, og tar en direkte del i karbohydratmetabolismen.
Indikatorer for normen for insulin i blodserumet til en sunn voksen ligger i området fra 3 til 30 μU / ml (etter 60 år - opp til 35 μU / ml, hos barn - opp til 20 μU / ml).

Insulin i blodet bestemmes av en blodprøve
Følgende forhold fører til en endring i konsentrasjonen av insulin i blodet:
- diabetes;
- muskeldystrofi;
- kroniske infeksjoner;
- akromegali;
- hypopituitarism;
- utmattelse av nervesystemet;
- leverskade;
- feil diett med et for høyt innhold av karbohydrater i dietten;
- fedme;
- hypodynamia;
- fysisk overarbeid;
- ondartede svulster.
Insulin funksjoner
Bukspyttkjertelen har områder med β-cellebelastning som kalles holmer i Langerhans. Disse cellene produserer insulin døgnet rundt. Etter å ha spist, øker konsentrasjonen av glukose i blodet, som svar på dette øker sekretorisk aktivitet av β-celler.
Den viktigste virkningen av insulin er å samhandle med cytoplasmatiske membraner, noe som resulterer i en økning i permeabilitet for glukose. Uten dette hormonet kunne glukose ikke trenge inn i cellene, og de ville oppleve energisult.
I tillegg utfører insulin en rekke andre like viktige funksjoner i menneskekroppen:
- stimulering av syntesen av fettsyrer og glykogen i leveren;
- stimulere absorpsjonen av aminosyrer av muskelceller, på grunn av hvilken det er en økning i syntesen av glykogen og protein i dem;
- stimulering av syntesen av glyserol i lipidvev;
- undertrykkelse av dannelsen av ketonlegemer;
- undertrykkelse av lipidnedbrytning;
- undertrykkelse av nedbrytningen av glykogen og proteiner i muskelvev.
Dermed regulerer insulin ikke bare karbohydratmetabolismen, men også andre typer metabolisme.
Sykdommer assosiert med virkningen av insulin
Både utilstrekkelig og overdreven konsentrasjon av insulin i blodet forårsaker utvikling av patologiske tilstander:
- insulinom - en svulst i bukspyttkjertelen som utskiller en stor mengde insulin, som et resultat av at pasienten ofte utvikler hypoglykemiske tilstander (preget av en reduksjon i serumglukosekonsentrasjonen under 5,5 mmol / l);
- type I diabetes mellitus (insulinavhengig type) - dens utvikling er forårsaket av utilstrekkelig produksjon av insulin av β-celler i bukspyttkjertelen (absolutt insulinmangel);
- type II diabetes mellitus (insulinuavhengig type) - cellene i bukspyttkjertelen produserer insulin i tilstrekkelige mengder, men reseptorene til cellene mister sin følsomhet overfor det (relativ insuffisiens);
- insulinsjokk er en patologisk tilstand som utvikler seg som et resultat av en enkelt injeksjon av en overdreven dose insulin (i alvorlig form, hypoglykemisk koma);
- Somoji syndrom (kronisk insulin overdose syndrom) er et kompleks av symptomer som oppstår hos pasienter som får høye doser insulin i lang tid.
Insulinbehandling
Insulinterapi er en behandlingsmetode rettet mot å eliminere forstyrrelser i karbohydratmetabolismen og basert på injeksjon av insulinpreparater. Det brukes hovedsakelig til behandling av type I diabetes mellitus, og i noen tilfeller også for type II diabetes mellitus. Svært sjelden brukes insulinbehandling i psykiatrisk praksis, som en av metodene for behandling av schizofreni (behandling av hypoglykemisk koma).
Indikasjoner for insulinbehandling er:
- type I diabetes mellitus;
- diabetisk hyperosmolar, hyperlaksidemisk koma, ketoacidose;
- manglende evne til å oppnå kompensasjon av karbohydratmetabolisme hos pasienter med type II diabetes mellitus med hypoglykemiske legemidler, diett og dosert fysisk aktivitet;
- svangerskapsdiabetes mellitus;
- diabetisk nefropati.
Injeksjonene gis subkutant. De utføres med en spesiell insulinsprøyte, pennesprøyte eller insulinpumpe. I Russland og SNG-landene foretrekker de fleste pasienter å injisere insulin ved bruk av penn-sprøyter, noe som sikrer nøyaktig dosering av legemidlet og praktisk talt smertefri administrering.

Insulin injiseres subkutant med en spesiell insulinsprøyte
Insulinpumper brukes av ikke mer enn 5% av pasientene med diabetes. Dette skyldes de høye kostnadene for pumpen og kompleksiteten i bruken. Likevel gir innføring av insulin ved hjelp av en pumpe en nøyaktig etterligning av dets naturlige sekresjon, gir bedre glykemisk kontroll og reduserer risikoen for å utvikle kortsiktige og langsiktige konsekvenser av diabetes mellitus. Derfor øker antallet pasienter som bruker doseringspumper for behandling av diabetes mellitus.
I klinisk praksis brukes forskjellige typer insulinbehandling.
Kombinert (tradisjonell) insulinbehandling
Denne metoden for diabetes mellitusbehandling er basert på samtidig administrering av en blanding av korte og langtidsvirkende insuliner, noe som reduserer det daglige antall injeksjoner.
Fordelene med denne metoden:
- det er ikke behov for hyppig overvåking av blodsukkerkonsentrasjonen;
- terapi kan utføres under kontroll av glukosenivåer i urinen (glukosurisk profil).
Hoved ulemper:
- behovet for streng overholdelse av den daglige behandlingen, fysisk aktivitet;
- behovet for streng overholdelse av dietten som legen har foreskrevet, med tanke på administrert dose;
- behovet for å spise minst 5 ganger om dagen og alltid på samme tid.
Tradisjonell insulinbehandling ledsages alltid av hyperinsulinemi, det vil si et økt nivå av insulin i blodet. Dette øker risikoen for å utvikle komplikasjoner som aterosklerose, arteriell hypertensjon, hypokalemi.
I utgangspunktet er tradisjonell insulinbehandling foreskrevet til følgende pasientkategorier:
- eldre;
- lider av psykiske lidelser;
- med lavt utdanningsnivå;
- som trenger pleie utenfor;
- ikke i stand til å overholde legens anbefalte daglige diett, diett, tidspunkt for insulinadministrering.
Intensivert insulinbehandling
Intensivert insulinbehandling etterligner den fysiologiske utskillelsen av insulin i pasientens kropp.
For å simulere basal sekresjon om morgenen og kvelden, administreres langvarige typer insulin. Etter hvert måltid som inneholder karbohydrater, administreres kortvirkende insulin (etterligning av sekresjonen etter måltidet). Dosen endres stadig, avhengig av maten som forbrukes.
Fordelene med denne metoden med insulinbehandling er:
- etterligning av den fysiologiske rytmen for sekresjon;
- høyere livskvalitet for pasienter;
- evnen til å følge en mer liberal daglig diett og diett;
- reduserer risikoen for å utvikle sene komplikasjoner av diabetes.
Ulempene inkluderer:
- behovet for å utdanne pasienter i beregningen av XE (brødsenheter) og riktig valg av dosen;
- behovet for å utøve selvkontroll minst 5-7 ganger om dagen;
- en økt tendens til å utvikle hypoglykemiske tilstander (spesielt de første månedene av behandlingen).
Insulintyper
Insulin skjer:
- en-art (monospesifikk) - er et ekstrakt av bukspyttkjertelen fra en dyreart;
- kombinert - inneholder i sin sammensetning en blanding av ekstrakter av bukspyttkjertelen fra to eller flere dyrearter.
Etter art:
- menneskelig;
- svinekjøtt;
- kveg;
- hval.

Det finnes forskjellige insulinpreparater, forskjellige i hastighet og virkningstid og i opprinnelse.
Avhengig av graden av rensing er insulin:
- tradisjonell - inneholder urenheter og andre hormoner i bukspyttkjertelen;
- monopisk - på grunn av ytterligere filtrering på gelen er innholdet av urenheter i det mye mindre enn i det tradisjonelle;
- monokomponent - har høy renhetsgrad (inneholder ikke mer enn 1% urenheter).
I henhold til varigheten og toppen av handlingen, isoleres insuliner med kort og langvarig (middels, lang og ultra lang) handling.
Kommersielle insulinpreparater
Følgende typer insulin brukes til å behandle pasienter med diabetes mellitus:
- Enkelt insulin. Det er representert av følgende legemidler: Actrapid MC (svin, monokomponent), Actrapid MP (svin, monopisk), Actrapid HM (genetisk konstruert), Insuman Rapid HM og Humulin Regular (genetisk konstruert). Begynner å handle 15-20 minutter etter injeksjon. Maksimal effekt er notert i 1,5-3 timer fra injeksjonsøyeblikket, den totale virkningstiden er 6-8 timer.
- NPH-insuliner eller langtidsvirkende insuliner … Tidligere i Sovjetunionen ble de kalt protamin-sink-insuliner (PCI). Opprinnelig ble de foreskrevet en gang daglig for å etterligne basal sekresjon, og korttidsvirkende insuliner ble brukt for å kompensere for økningen i blodsukker etter frokost og middag. Effektiviteten av denne metoden for å korrigere forstyrrelser i karbohydratmetabolismen viste seg imidlertid å være utilstrekkelig, og for tiden forbereder produsentene ferdige blandinger med NPH-insulin, som kan redusere antall insulininjeksjoner til to per dag. Etter subkutan administrasjon begynner effekten av NPH-insulin etter 2-4 timer, når maksimum etter 6-10 timer og varer 16-18 timer. Denne typen insulin presenteres på markedet av følgende legemidler: Insuman Basal, Humulin NPH, Protaphane HM, Protaphane MC, Protaphane MP.
- Ferdige faste (stabile) blandinger av NPH og kortvirkende insulin. Injiseres subkutant to ganger om dagen. Ikke egnet for alle pasienter med diabetes. I Russland er det bare en stabil ferdiglaget blanding av Humulin M3, som inneholder 30% Humulin vanlig kort insulin og 70% Humulin NPH. Dette forholdet er mindre sannsynlig å fremkalle hyper- eller hypoglykemi.
- Super langtidsvirkende insuliner. De brukes bare til behandling av pasienter med type II diabetes mellitus som trenger en konstant høy konsentrasjon av insulin i blodserumet på grunn av motstand (motstand) av vev mot det. Disse inkluderer: Ultratard HM, Humulin U, Ultralente. Virkningen av ultra-langvarige insuliner begynner 6-8 timer etter subkutan injeksjon. Maksimumet nås etter 16-20 timer, og den totale handlingsvarigheten er 24-36 timer.
- Genmodifiserte korttidsvirkende humane insulinanaloger (Humalog). De begynner å handle innen 10-20 minutter etter subkutan administrering. Toppen er nådd på 30-90 minutter, den totale handlingsvarigheten er 3-5 timer.
- Fredløse (langtidsvirkende) humane insulinanaloger. Deres terapeutiske effekt er basert på å blokkere syntesen av hormonet glukagon, som er en insulinantagonist, av alfa-cellene i bukspyttkjertelen. Handlingens varighet er 24 timer, det er ingen toppkonsentrasjon. Representanter for denne gruppen medikamenter er Lantus, Levemir.
YouTube-video relatert til artikkelen:

Elena Minkina Doctor anestesiolog-resuscitator Om forfatteren
Utdannelse: uteksaminert fra Tashkent State Medical Institute, med spesialisering i allmennmedisin i 1991. Gjentatte ganger bestått oppfriskningskurs.
Arbeidserfaring: anestesilege-resuscitator of the city maternity complex, resuscitator of the hemodialysis department.
Fant du feil i teksten? Velg det og trykk Ctrl + Enter.